- Лапароскоп – что это?
- Лапароскопия желчного пузыря и его резекция скальпелем: в чем разница?
- Показания к удалению желчного пузыря
- Противопоказания к удалению желчного пузыря
- Подготовительный этап перед операцией
- Особенности лапароскопического удаления желчного пузыря
- Период после операции
- Диета
- Осложнения
- Физическая активность
- Приём медикаментов
- Отзывы пациентов, прошедших через лапароскопию желчного пузыря
- Заключение
Желчный пузырь – это структурный элемент пищеварительной системы человека. Его основная функция – хранение высококонцентрированной желчи. Продуцируется она печенью, после чего по протокам поступает в желчный пузырь и находится в нем до тех пор, пока в человек не примет пищу. Затем она поступает в двенадцатиперстную кишку, обеспечивая нормальное функционирование органов ЖКТ( желудочно-кишечного тракта).
Лапароскопия желчного пузыря – это щадящая методика удаления органа. Ее применяют в том случае, когда он подвергается патологическим процессам, справиться с которыми приемом лекарственных средств не удается.
Лапароскоп – что это?
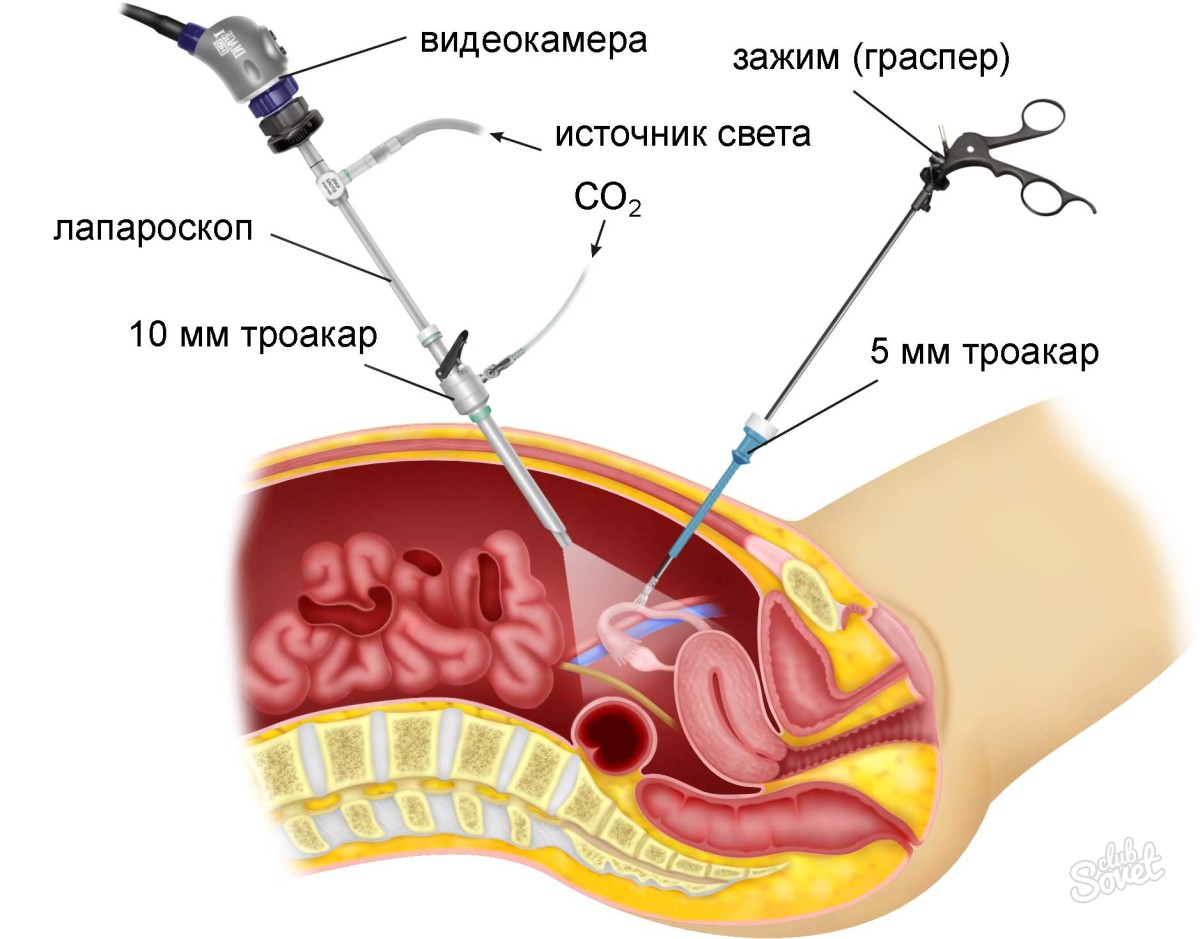
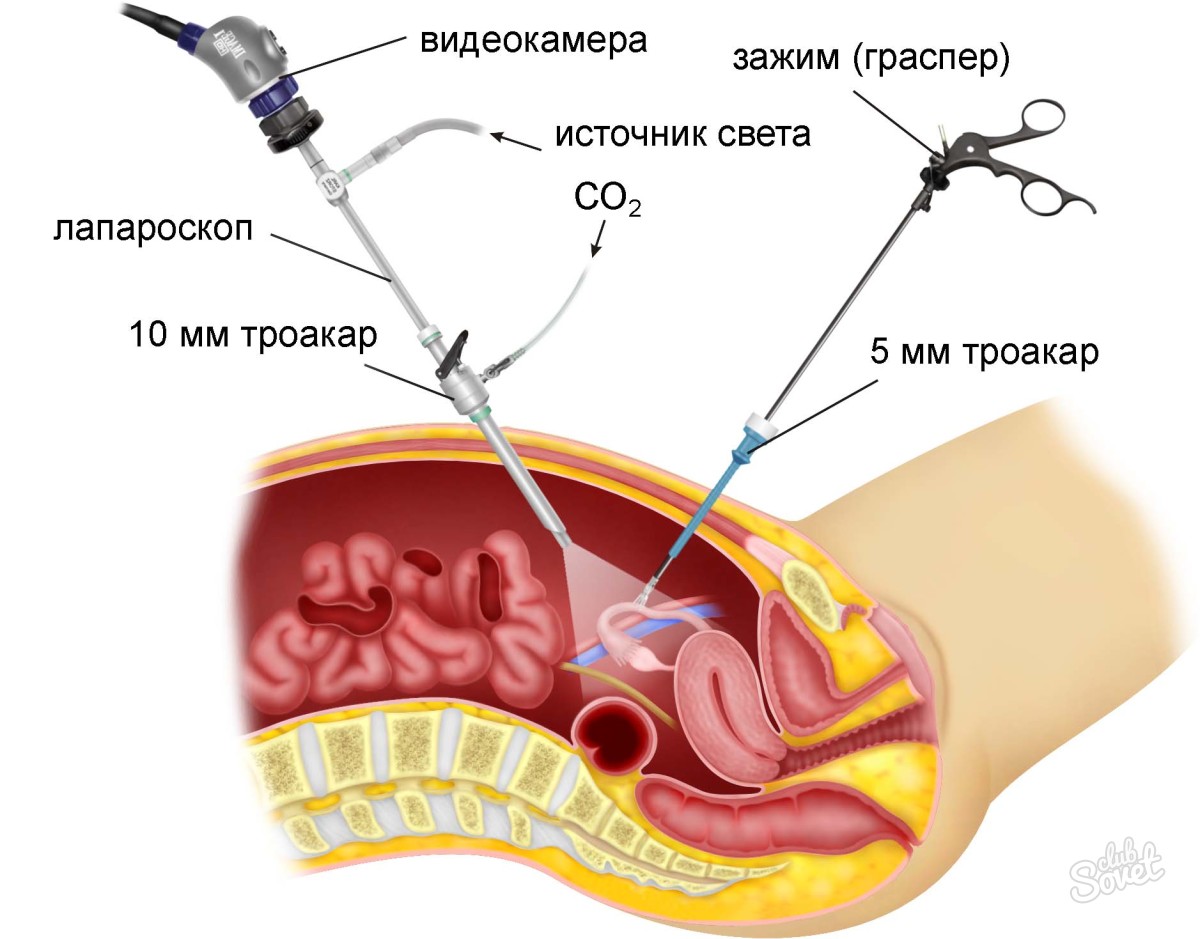
Лапароскоп – это прибор, с помощью которого хирурги осуществляют манипуляции с внутренними органами брюшной полости. Инструментарий представлен следующим оборудованием:
- Лапароскоп. Это трубка с набором линз. Она оснащена небольшой камерой и подсветкой. Толщина и длина лапароскопов различается. Чтобы получить доступ к внутренним органам, доктор выполняет прокол передней стенки брюшины. В образовавшееся отверстие он вводит трубку. Благодаря видеокамере, изображение транслируется на монитор. Доктор визуализирует все внутренние органы, которые его интересуют.
- Инсуффлятор. Это устройство, через которое подается газ. Потоком воздуха органы раздвигаются, что позволят создать рабочее пространство вокруг желчного пузыря. При проведении лапароскопии используют CO2. Углекислый газ не наносит вреда здоровью пациента.
- Аспиратор (ирригатор). Предназначен для промывания брюшной полости и отсасывания содержимого.
- Троакар. Представлен полой трубкой, которая состоит из стилета, тубуса, фиксатора и клапанного механизма. Троакар обеспечивает сохранение герметичности покровных тканей при проникновении внутрь тела хирургического инструментария. После того как стенка живота будет проколота, врач вынимает острый стилет, а трубку оставляет.
- Эндоскопический инструментарий. Есть множество дополнительных приспособлений, которые необходимы хирургу для выполнения лапароскопии желчного пузыря. В нужный момент врач применяет зажимы, электронож, ножницы, степлеры и пр.
Для того чтобы выполнить операцию, пациента всегда укладывают на спину. Однако положение его ног может различаться.
Существует два способа проведения лапароскопии желчного пузыря: французский и американский. В первом случае хирург раздвигает ноги больного и встает между ними. При реализации второго способа вмешательства ноги пациента будут сдвинуты, а врач находится от него по левую сторону. Каждый доктор выбирает ту позицию, которая, кажется, ему наиболее удобной.
Как сделать лапараскопию при бесплодии? Подробно об этом — здесь.
Лапароскопия желчного пузыря и его резекция скальпелем: в чем разница?
До введения лапароскопического оборудования в хирургическую практику, процедуру удаления желчного пузыря проводили с использованием обычного скальпеля.
Этот метод отличается большей травматичностью и длительным сроком восстановления пациента.
Сравнительная характеристика двух способов оперативного вмешательства подробно представлена в таблице.
Удаление желчного пузыря через открытый разрез и с применением лапароскопа
| Плюсы использования лапароскопического оборудования | Метод лапароскопии | Резекция скальпелем |
| Травматичность операции минимальная | На стенке брюшины выполняют четыре прокола, каждый из которых равен 10 мм | На брюшной стенке делают разрез, который в длину составляет 20 см (200 мм ) |
| Потери крови сокращаются | Средняя потеря крови составляет 30 мл | Кровопотери могут быть значительными |
| Сроки восстановления сведены к минимуму | Уже чрез 1–3 дня человек может отправиться домой | В больнице придется провести 7–14 дней |
| К работе человек вернется быстрее | Выйти на работу можно будет через 7 дней | Восстановление занимает от 21 дня до 1,5 месяцев |
| Боль после лапароскопии не такая интенсивная | Чтобы купировать боль достаточно приема стандартных обезболивающих препаратов | Часто пациенту требуется введение наркотических средств для устранения боли. |
| Осложнения после лапароскопии случаются редко. | Операция сопряжена с минимальным риском формирования спаек и грыж. |
Однако лапароскопию желчного пузыря выполнить не всегда возможно. Поэтому иногда хирургам приходится прибегать к полостной операции открытого типа. Чаще всего это обусловлено недостаточным бюджетом больницы, поэтому, отсутствием необходимого оборудования, либо врачей, которые умеют на нем работать.
В зависимости от региона и конкретного лечебного учреждения, стоимость процедуры удаления желчного пузыря с применением лапароскопа составляет от 9 до 90 тысяч рублей.
О стоимости лапароскопии в Москве и Санкт-Петербурге. Читайте в этой статье.
Показания к удалению желчного пузыря
Раньше, вплоть до конца двадцатого века, хирургам приходилось разрезать брюшную полость и оперировать пациентов открытым способом. Сейчас же медицина продвинулась далеко вперёд, появилась лапароскопия – метод хирургического вмешательства, который не требует открытого разреза на теле человека для проведения операции, достаточно лишь пары миллиметровых отверстий.
Хирургическое вмешательство необходимо тогда, когда желчнокаменная болезнь, характеризующаяся формированием камней в желчном пузыре, вступила в острую фазу. В это время пациент страдает от сильных болей в верхнем правом районе живота, имеющих зачастую сезонный характер.
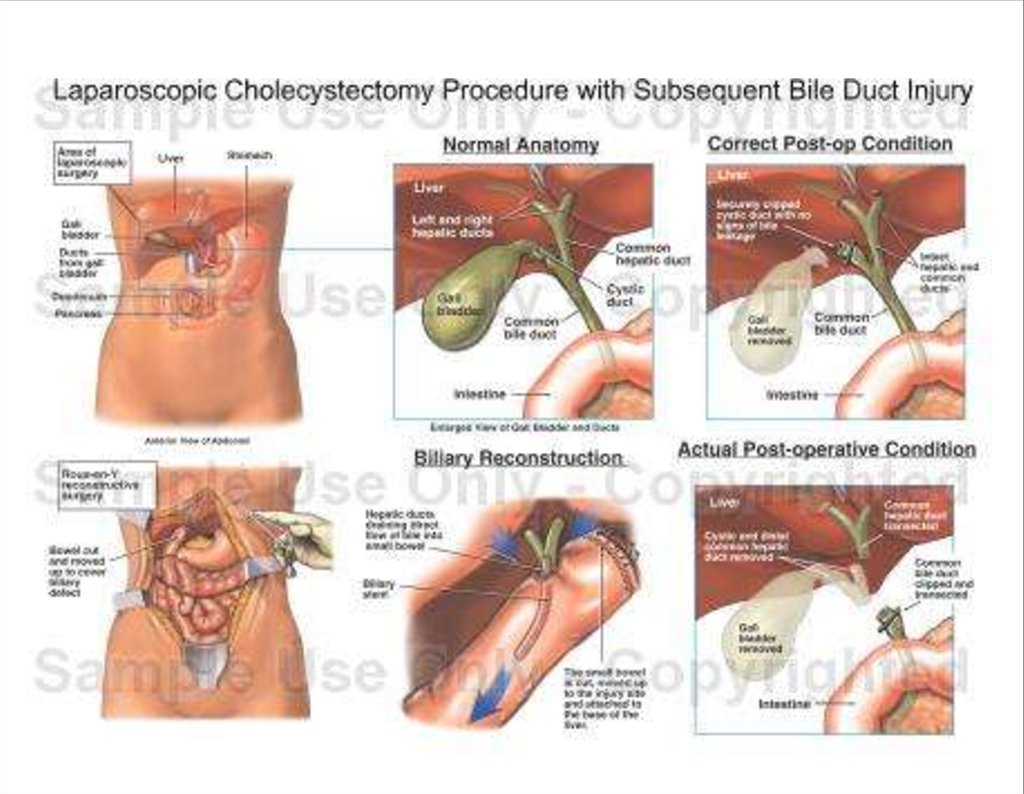
- Острый холецистит, который сопровождается интенсивным воспалением органа. Развивается он на фоне желчнокаменной болезни либо при нарушении питания желчного пузыря. Сопровождается патология болевыми ощущениями, рвотой, лихорадкой. Обезболивающие препараты справиться с приступом не помогают.Экстренное удаление желчного пузыря лапароскопией проводят в том случае, когда купировать воспалительную реакцию лекарственными средствами не удается.
- Хронический калькулезный холецистит. У человека воспаляется стенка желчного пузыря, в самом органе формируются камни. Спровоцировать такое заболевание могут самые разнообразные факторы, например, нарушения в обменных процессах, погрешности в питании с преобладанием в меню жирных блюд. Человек страдает от болей в правом подреберье, во рту у него постоянно ощущается горький вкус. Иногда пациенты обращаются за медицинской помощью с приступом желчной колики.
- Холестероз желчного пузыря. Это заболевание встречается нечасто. Оно сопровождается скоплением липидов в стенках органа. Предположительно причиной заболевания становятся сбои метаболизма. Холестероз нередко сочетается с холелитиазом.
- Полипоз желчного пузыря. Полипы представляют собой доброкачественные новообразования, которые произрастают из стенки органа. Стать пусковым механизмом для формирования полипов могут самые разнообразные причины (аутоиммунные патологии, погрешности в питании, метаболические сбои). Полипы часто имеют бессимптомное течение, хотя иногда они отзываются болью в правом подреберье. Удаление желчного пузыря при полипозе показано в том случае, если новообразования быстро растут, болят, достигают крупных размеров или сочетаются с холелитиазом.
Чтобы назначить пациенту операцию, врач должен будет обследовать его и подтвердить диагноз.Самым доступным способом оценки состояния желчного пузыря является УЗИ.
Противопоказания к удалению желчного пузыря
Несмотря на то что лапароскопическая холецистэктомия является малоинвазивной операцией, она имеет ряд противопоказаний, среди которых:
- инфаркт миокарда в острой фазе;
- инсульт;
- коагулопатии различного генеза;
- гнойное воспаление брюшины;
- ожирение 3 или 4 степени;
- беременность на поздних сроках;
- раковые опухоли желчного пузыря;
- наличие уплотнения в области шейки органа.
Эти противопоказания являются абсолютными, то есть до момента их полного устранения операция проведена быть не может. Как вариант, пациенту назначают хирургическое вмешательство открытого типа. Проводят его в экстренных случаях, например, при разлитом перитоните.
Нельзя назначать лапароскопию тем больным, которые ранее уже перенесли серьезную операцию на органах брюшной полости (на селезенке, печени, желудке, кишечнике). Наличие соединительно-тканных тяжей (спайки, которые формируются после хирургических манипуляций) повышает вероятность травмирования органов при введении лапароскопического оборудования.
Кроме абсолютных противопоказаний к лапароскопии, существуют относительные запреты. Это означает, что врач может назначить больному операцию по собственному усмотрению. К таким противопоказаниям относят:
- механическая закупорка желчных протоков с развитием желтухи;
- панкреатит в острой фазе;
- цирроз печени;
- длительность острого воспаления желчного пузыря дольше 3 суток;
- язва желудка или кишечника;
- воспаление общего желчного протока;
- атрофия или склероз желчного пузыря.
Иногда возникают сомнения в возможности проведения операции у пациентов с заболеваниями легких или при дыхательной недостаточности. Все будет зависеть от тяжести течения поражения органов дыхания. Это объясняется тем, что в брюшную полость при лапароскопии подается углекислый газ. Он смещает диафрагму вверх. Она начинает давить на легкие, усложняя их работу.
Подготовительный этап перед операцией
Пациента перед предстоящей лапароскопией должен осмотреть хирург и анестезиолог. Если операция плановая, то больному назначают сдачу анализов.
Обязательно исследуют кровь, проводя ее общий и биохимический анализ. Важно определить, не повышен ли у больного уровень глюкозы. И также пациент сдает анализ на ВИЧ, вирусные гепатиты и ЗППП(). Чтобы была возможность выполнить переливание крови (при возникновении экстренных ситуаций), перед вмешательством определяют не только резус-фактор, но и ее группу. Оценить состояние свертывающей системы крови позволяет коагулограмма.
Далее сдаётся анализ мочи, чтобы выявить возможную патологию почек.
Что касаемо обследований, то в первую очередь пациенту делается магнитно-резонансная томография с целью выявить возможное наличие злокачественной опухоли.
Лечащий персонал должен быть осведомлён о рисках, связанных с заболеваниями сердечно-сосудистой системы. Поэтому пациенту назначаются такие обследования, как электрокардиография и эхокардиография.
Диету начинают соблюдать за неделю до операции. Из меню убирают острый сыр, молоко, творог, кефир. Важно отказаться от жирных блюд, от макарон, грибов, бобовых.
Под запретом кофе и газированные напитки, а также выпечка и сладости. Спиртные напитки и табак категорически противопоказаны.
За день до предстоящего вмешательства человек должен перейти на легкое меню. Последний раз он принимает еду в 19:00. Затем любая пища под запретом. Утром в день операции нельзя завтракать. После полуночи отказываются от воды.
Клизму выполняют 2 раза: накануне вечером и перед лапароскопией. Если есть необходимость, доктор назначает слабительный препарат. С живота удаляют все волосы.
О любых лекарственных средствах, которые принимает пациент, должен знать врач. Возможно, терапию придется прервать. За 10 дней до операции запрещено принимать препараты, разжижающие кровь (НПВС, антикоагулянты) и большинство жаропонижающих препаратов. Также стоит исключить противовоспалительные средства, такие как ибупрофен и диклофенак.
В палате нужно будет снять очки, линзы, цепи, серьги и другие украшения.
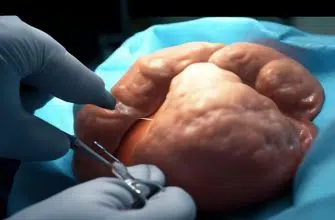
Особенности лапароскопического удаления желчного пузыря
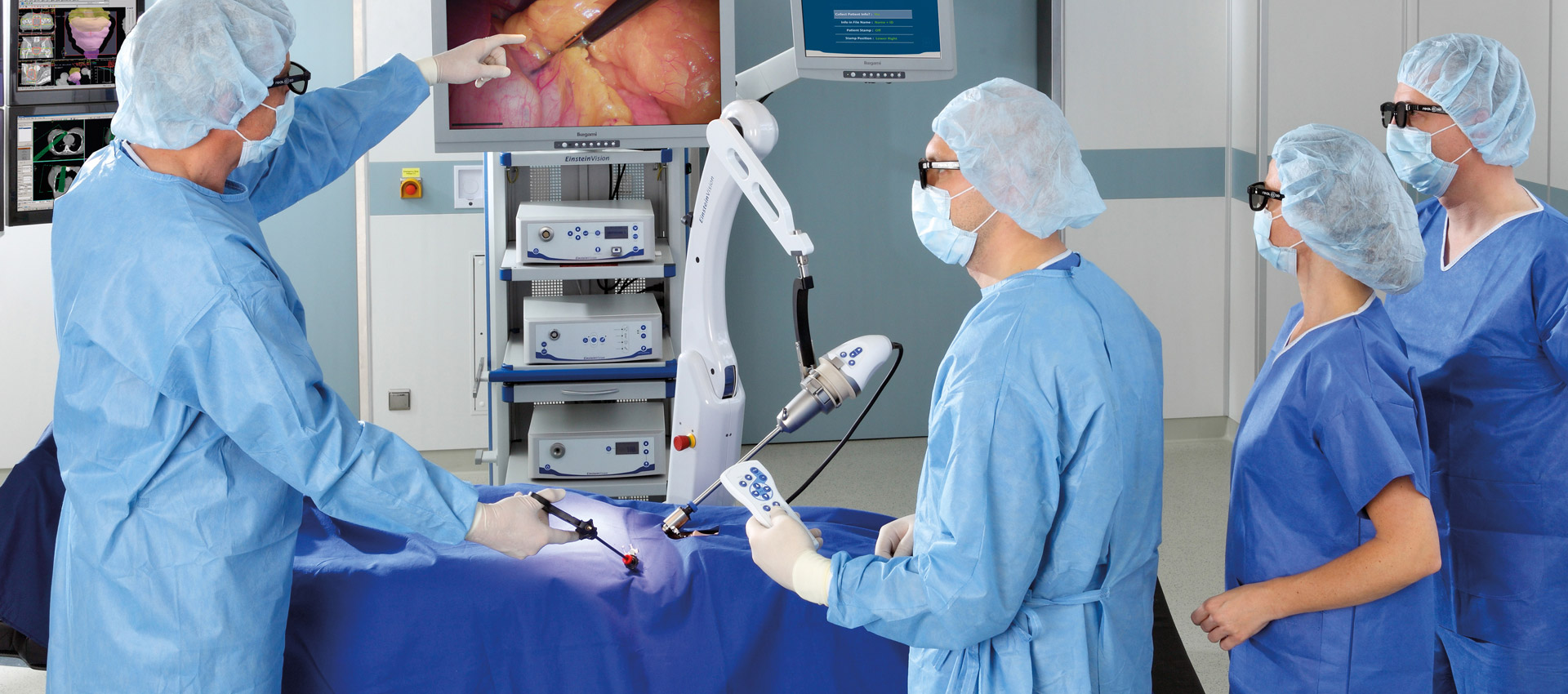
Операция по удалению желчного пузыря не слишком продолжительна во времени. Она длится не более 40 минут. Процедуру проводят только под общим наркозом. Способ его введения определяет анестезиолог. Анестетик может подаваться через маску или поступать в вену.
Непосредственно к реализации хирургических манипуляций врач приступает после того, как начнет действовать наркоз. Вся процедура проводится под контролем видеокамеры. Врач видит все свои действия на мониторе.
Всего в тело человека вводят 4 троакара. Подробно рассмотреть места введения приборов можно в видео, которое представлено ниже:
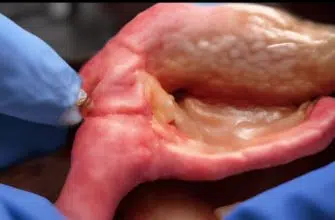
После того как все необходимые приборы будут подведены к пузырю, выполняется его тракция (поворот органа для лучшей визуализации печени и треугольника Кало). Ее осуществляют с помощью зажима. Если подвижность органа ограничена спайками, то их рассекают.
Органы раздвигаются с помощью углекислого газа. Чтобы удалить больной пузырь, необходимо отсечь артерии и пузырный проток, через которые он получает питание.
Для этого доктор накладывает на них клипсы. В области шейки органа рассечение осуществляется с применением диссектора. Хирургу потребуется все время поворачивать орган в разные стороны, чтобы лучше видеть отделяемые ткани.
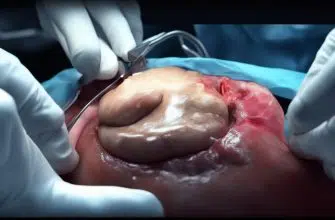
Извлекают пузырь через самый крупный разрез. Затем к ложу органа проводят дренажную трубку. На все сделанные разрезы накладывают швы. В видеоролике можно увидеть поэтапный процесс удаления желчного пузыря:
Существуют ситуации, в которых врач вынужден прервать лапароскопическое вмешательство и перейти к операции открытого типа. Разрез брюшины скальпелем выполняют в следующих случаях:
- У больного формируется выраженный отек желчного пузыря и тканей, которые его окружают. Такое обстоятельство препятствует безопасному введению лапароскопа внутрь тела пациента.
- В брюшной полости обнаруживается множество спаек.
- Есть подозрение, что у больного злокачественное новообразование органа или его протоков.
- У пациента развивается сильное кровотечение.
- Во время проведения процедуры случается повреждение внутренних органов или желчевыводящих протоков.
Чаще всего лапароскопия желчного пузыря проходит без каких-либо осложнений и не требует выполнения открытого разреза брюшины. Все противопоказания врачи обнаруживают еще на этапе подготовки. Поэтому прибегать к помощи скальпеля хирургам приходится чаще всего только при экстренной холецистэктомии.
Период после операции
После завершения лапароскопического вмешательства пациента переводят в палату. Если больного начинает тошнить, то ему вводят Церукал. Боль появляется спустя несколько часов. В зависимости от ее интенсивности, больному вводят анальгетики (наркотические или ненаркотические). Антибактериальные препараты используют только по показаниям.
Можно ли забеременеть после лапароскопии? Узнайте прямо сейчас!
В первый день еду больному не предлагают. Перевязку делают на следующие сутки. Повязка, наложенная сразу после операции, либо снимается на следующий день (если нет выделений), либо заменяется новой.
Пациенту разрешено пить только обычную воду и запрещается принимать пищу в течение первого дня после лапароскопии, на второй день его рацион начинает включать в себя диетическую еду, которая подаётся дробными порциями.
В стационаре пациент проводит от 1 до 7 дней, что зависит от многих факторов. Если рана затягивается быстро, температура тела сохраняется в пределах нормы и не развиваются какие-либо осложнения, человека выписывают.
Через неделю после вмешательства пациент должен будет посетить лечебное учреждение. Там ему снимут швы, осмотрят раны. Если врач будет удовлетворен состоянием здоровья больного, то он выпишет ему больничный лист.
Диета
Все пациенты, перенесшие лапароскопию желчного пузыря, спрашивают, что можно кушать после операции, а что нельзя. Рекомендации в этом случае стандартные:
- Блюда должны проходить щадящую обработку: варку, запекание, готовку на пару.
- Овощи, содержащие много клетчатки, перетирают.
- Из жилистых сортов мяса готовят суфле. Если оно хорошо разварено, то его едят кусками.
- Потребление соли минимизируют.
- Максимальное количество килокалорий должно приходиться на обед (40% от суточной калорийности рациона).
- Пища не должна быть слишком горячей или слишком холодной.
- Под абсолютный запрет попадают такие продукты, как: свежая выпечка, кофе, крепкий чай, животные жиры, жирное мясо и рыба, мороженое, жирные молочные продукты, кондитерские изделия.
- Допустимо включать в свое меню такие продукты, как: яйца, нежирное мясо (курица, кролик печень), нежирную рыбу (пикшу, хек, путассу), обезжиренные кисломолочные напитки, гречку, рис, овсянку.
Питаться нужно согласно принципу дробности. Обязательно потребуется соблюдать режим. Это позволит нормализовать процессы переваривания пищи. Человек должен быть готов к тому, что диету ему потребуется соблюдать пожизненно. Хотя спустя год после процедуры можно допустить некоторое ее послабление, но только с разрешения врача.
Об особенностях диеты после удаления желчного пузыря расскажет наша статья.
Осложнения
Исключить вероятность развития осложнений невозможно. Любая хирургическая методика сопряжена с определенным риском. Однако в отличие от операции открытого доступа, у лапароскопической методики они минимальные и развиваются не чаще, чем в 0,5% случаев.
К возможным осложнениям относят:
- Кровотечение. Оно может развиться при повреждении сосудов печени или в области введения троакара. Если была нарушена целостность крупной кровеносной магистрали, то необходимо будет выполнить операцию открытым способом.
- Нарушение целостности желчных протоков.
- Гнойные процессы. Это осложнение развивается нечасто. Как правило, его удается купировать антибактериальными препаратами.
- Повреждение печени. Слабое кровотечение останавливают с применением электрокоагулятора.
- Нарушение целостности кишечника. В этом случае рану необходимо ушивать открытым доступом.
- Скопление газа под кожей с развитием эмфиземы. В группе риска по этому осложнению находятся тучные люди. Спустя некоторое время эмфизема рассасывается самостоятельно.
Кроме того, опасна сама анестезия. Наркоз наносит удар по здоровью, но альтернативы ему не существует. Поэтому необходимо обсудить с доктором, все возможные способы минимизирования вреда от анестезии. Особое внимание нужно будет уделить печени и почкам, так как именно они отвечают за выведение вредных веществ из организма.
Физическая активность
В первую неделю после хирургического вмешательства она должна быть минимальной. Потом пациенту нужно заняться ходьбой, сначала на небольшую дистанцию, но постепенно ее увеличивать. Ходьба хороша тем, что предотвращает появление спаек – тканей, сращивающих друг с другом органы брюшной полости.
Примерно через месяц после лапароскопии снимается запрет на утреннюю гимнастику, которая в будущем должна стать ежедневным ритуалом. Легкие физические нагрузки полезны, так как способствуют лучшему процессу пищеварения. Тяжёлые физические нагрузки и силовые тренировки наоборот противопоказаны.
Приём медикаментов
В течение первой недели пациенту прописывают антибиотики для исключения риска появления абсцессов и всевозможных воспалений в брюшной полости. В это же время обрабатываются швы антисептиком, чтобы не допустить загноения операционной раны.
Последующие месяцы пациент также должен принимать спазмолитики для лучшего оттока желчи и таблетки, предотвращающие появление камней. Для этих целей подходит Урсофальк
Отзывы пациентов, прошедших через лапароскопию желчного пузыря
Отзывы большинства пациентов о лапароскопической методике удаления желчного пузыря положительные. Уже через 14 дней люди возвращаются к привычной жизни. Однако тяжелые физические нагрузки в это время противопоказаны.
Некоторые пациенты указывают на то, что им сложно соблюдать диету. Особенно тяжело они переносят первые месяцы после операции. Со временем трудности проходят, так как человек учится готовить новые полезные и одновременно вкусные блюда, которые не наносят вреда его здоровью.
Заключение
Чтобы поддерживать здоровье желчного пузыря, необходимо правильно питаться и вести размеренный образ жизни. Если предотвратить заболевание органа не удалось, и врач настаивает на проведении операции, то отказываться от лечения не следует.
По сравнению с полостным хирургическим вмешательством, лапароскопия позволяет свести к минимуму все возможные риски и быстро восстановиться после процедуры.