- Показания
- Как проводится лапароскопия
- Какие могут быть последствия при лапароскопии
- Послеоперационный период
- Восстановление дома
- Преимущества лапароскопической операции
- Противопоказания
- Относительные противопоказания
- Быть на связи с врачом в период восстановления
- Стоимость лапароскопии в Москве и Санкт-Петербурге
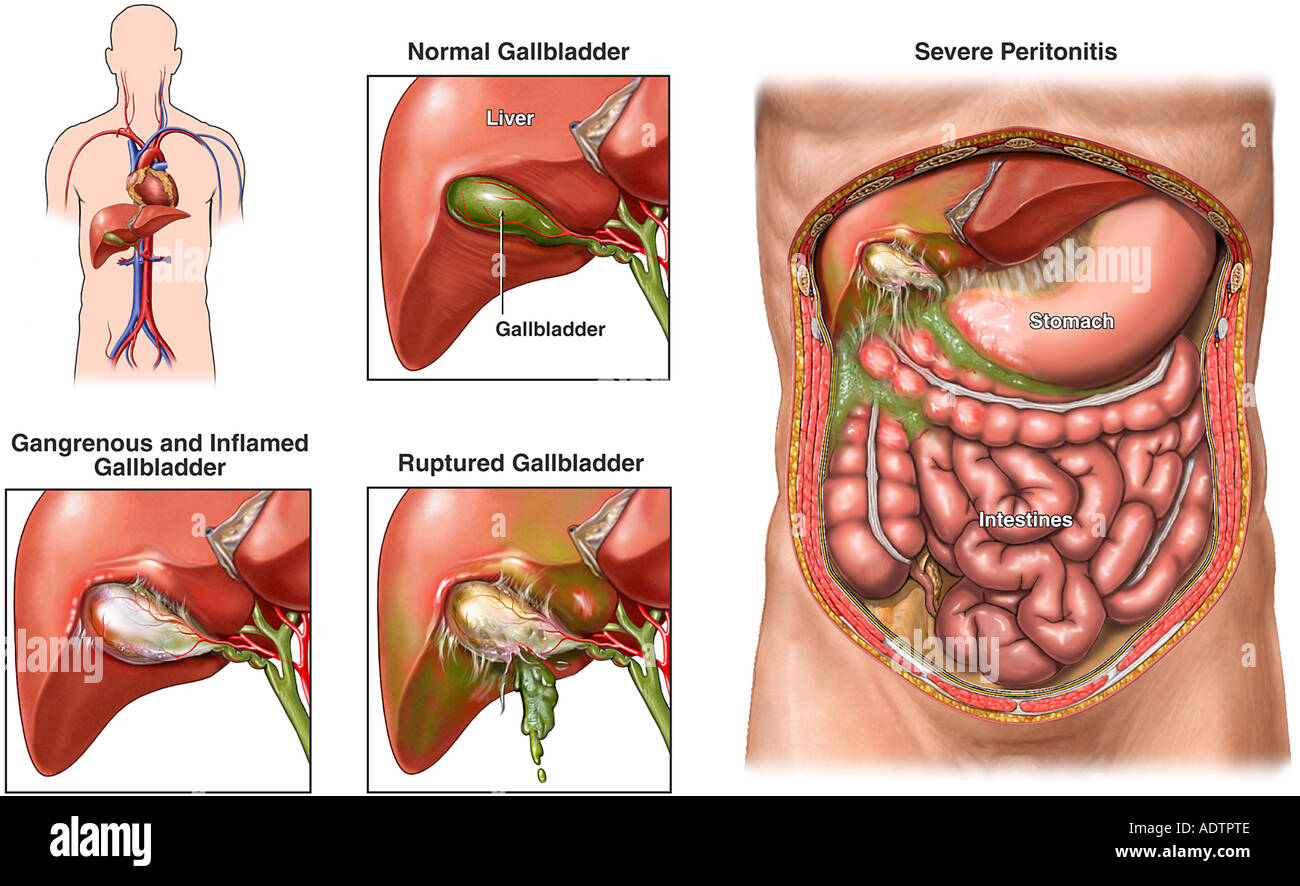
При недугах, которые связаны с функцией желчного пузыря, не всегда можно добиться излечения, прибегая только к консервативному методу. Наиболее безопасная и распространенная медицинская процедура – это лапароскопия желчного пузыря.
При постоянных болевых ощущениях, причина которых – камни, которые затрудняют отток желчи показано оперативное вмешательство по удалению желчного пузыря. Также эта медицинская процедура проводится при наличии острого и хронического холецистита (при отсутствии камней).
Показания
Причины, которые требуют проведения лапароскопии:
- Появление камней в желчных протоках и в желчном пузыре;
- При наличии сильного воспаления в поджелудочной железе;
- Обширные воспаления в желчном пузыре.
При удалении желчного пузыря вероятны осложнения, которые случаются не часто, но о них следует знать:
- нарушения в работе сердца;
- инфицирование;
- возникновение панкреатита;
- возникновение пневмонии;
- появление тромбов;
- подтекание желчи.
Осложнения, обычно возникают если больной поступил с холециститом в острой форме, или есть сопутствующие заболевания
Если рассматривать в целом, эта медицинская процедура при адекватном проведение и последующем лечение не вызывает особых сложностей и больной выписывается из больницы через несколько дней.
Если операция проводится в запланированные сроки, то это мероприятие требует определенной подготовки:
- сдача биохимического анализа крови;
- сдача общего анализа мочи;
- обязательно проводится ЭКГ;
- для начала назначается промывание кишечника (обычно назначаются вспомогательные препараты, например, фортранс);
- последний прием пищи не позже, чем за 12 часов до операции;
- за 4-5 часов прекратить пить.
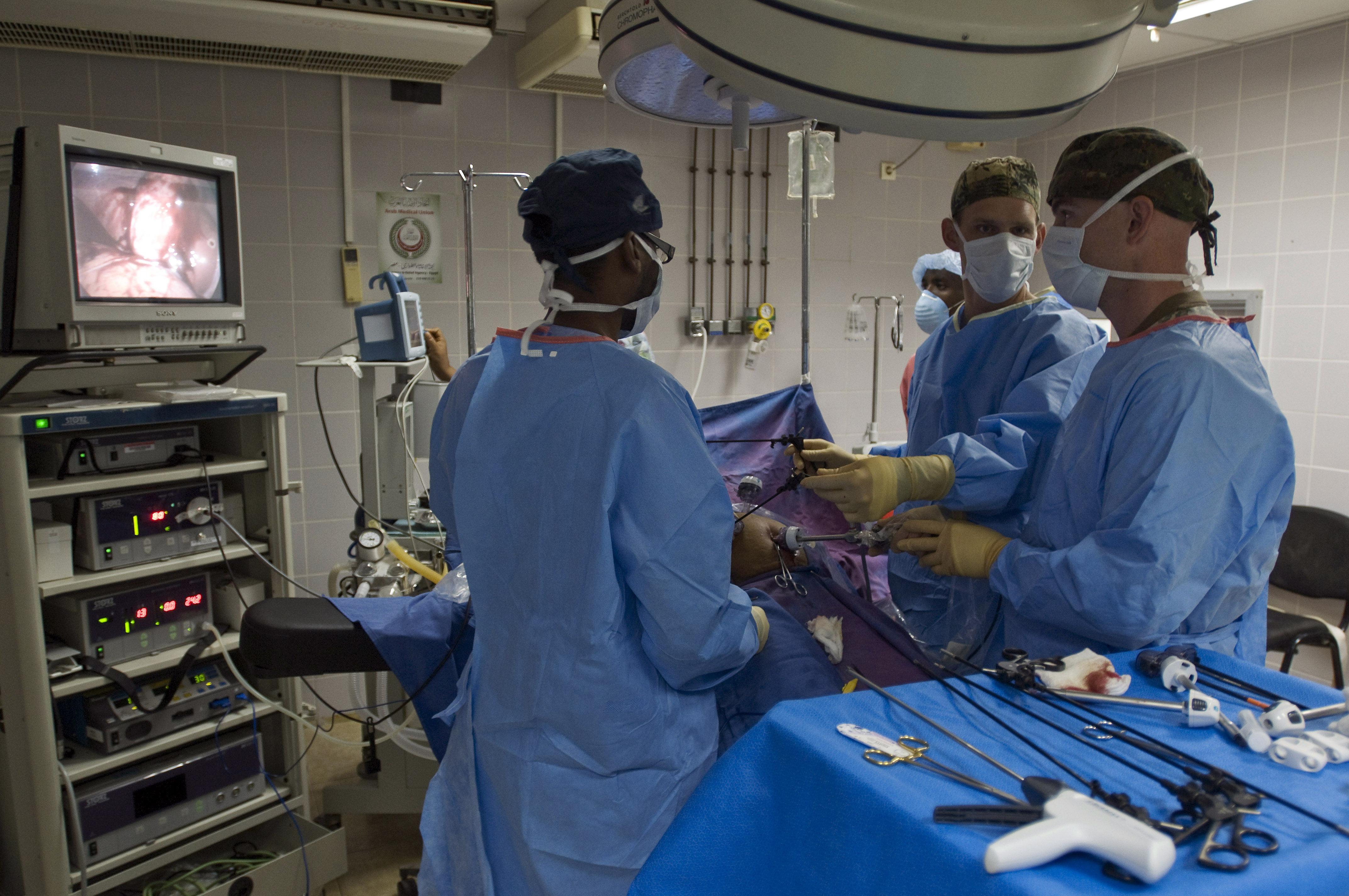
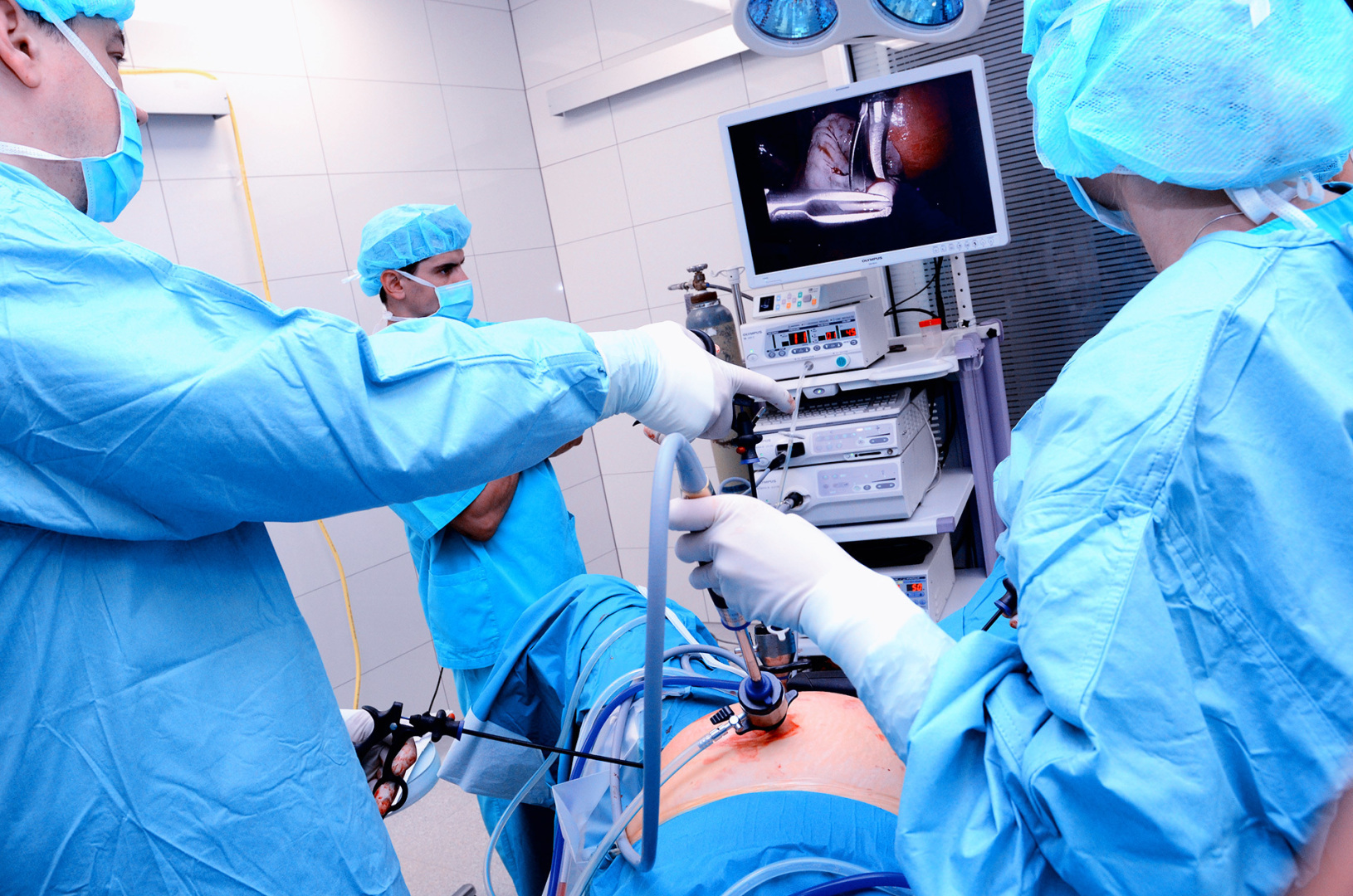
Как проводится лапароскопия
При этом хирургическом вмешательстве применяется общий наркоз, также, как и при лапаротомии. Это хорошо купирует болевые ощущения и устраняет чувствительность, помогает расслабить брюшной пресс. Местная анестезия не способна одновременно устранить чувствительность и боль.
- для начала больной погружается в наркоз;
- удаляется жидкость и газы из желудка с помощью зонда;
- применяется аппарат ИВЛ;
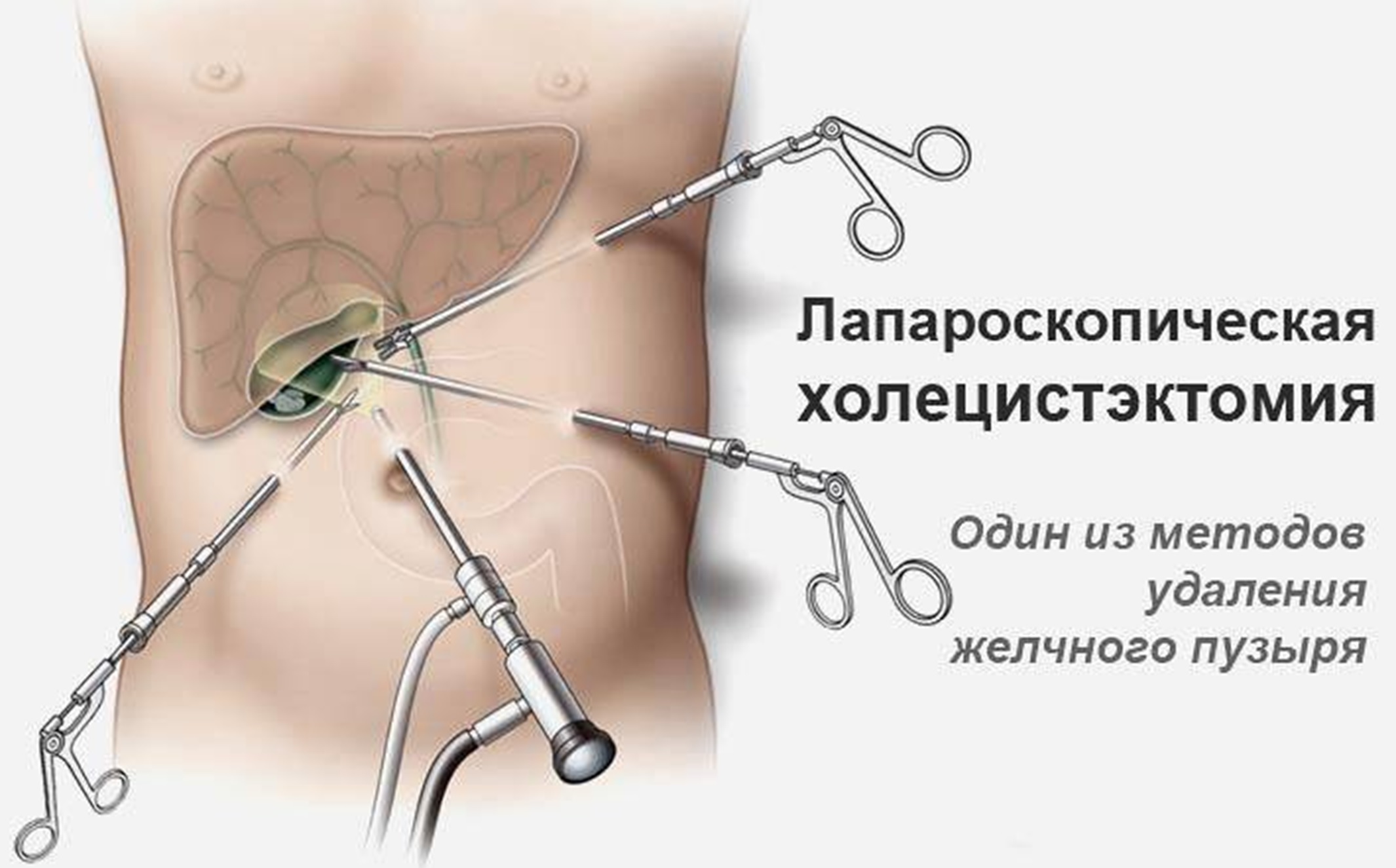
- углекислый газ заполняет полость (брюшную);
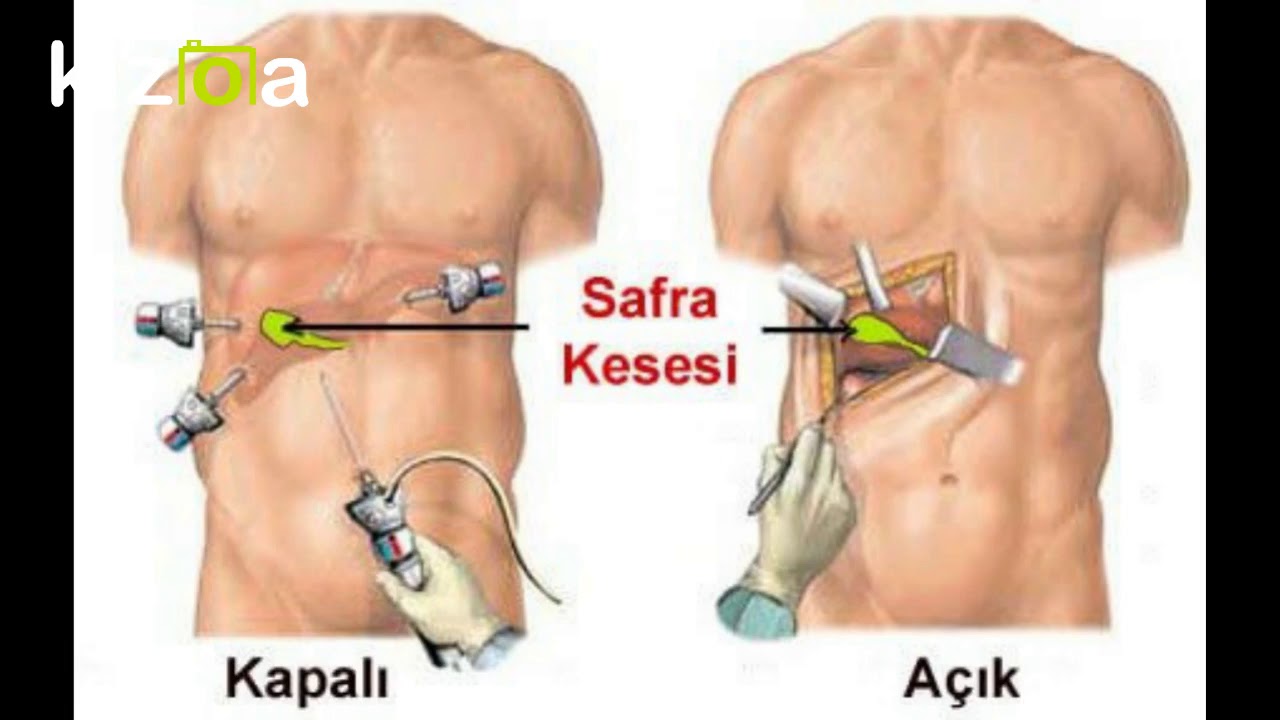
- делается несколько небольших разрезов, которые позволяют ввести специальный инструмент;
- через видеокамеру передается информация на специальный подключенный монитор;
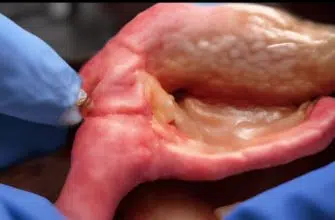
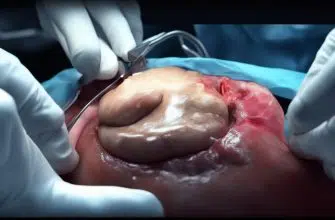
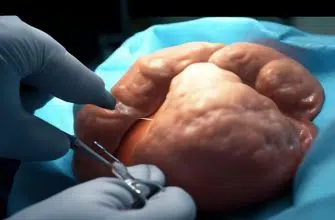
- производится аккуратное иссечение желчного пузыря, с последующем удалением из брюшной полости;
- все органы тщательно осматриваются, обрабатываются антисептиком;
- в конце проводится наложение швов.
Какие могут быть последствия при лапароскопии
Достаточно редко, но после лапароскопии, как и при любом оперативном вмешательстве, могут возникнуть осложнения. Поэтому при повреждении внутренних органов, воспалении швов, различных кровотечениях, врачи оперативно реагируют и устраняют этот побочный эффект.
Послеоперационный период
Больной находится под постоянный наблюдением, чтобы при первых же возникших проблемах, оказать оперативную помощь:
- вероятно, возникновение тошноты, в этом случае назначаются лекарственные препараты;
- нередко вводится специальная трубка (назогастральный зонд), для отвода жидкости и желудочного сока, она проходит через носоглотку в сам желудок. Питание производится внутривенно (таким образом вводятся питательные вещества);
- после того, как больному становится легче, он переводится на жидкую диету. Далее назначается обычная, в таких случаях, диета.
Восстановление дома
Дома больной восстанавливается, примерно, около 4 недель. Что же нужно делать, чтобы организм быстрее пришел в норму:
- предварительно поинтересоваться у врача, когда можно мыться;
- врачом разрабатывается специальная диета и возможная физическая активность для скорейшего восстановления;
- печень выполняет функцию желчного пузыря, некоторые отмечают недостаточное переваривание при употреблении в пищу жирных продуктов, в особенности в течение начального этапа (около месяца) выздоровления.
Преимущества лапароскопической операции
Сейчас все чаще отдают предпочтение лапараскопии, в отличие от полостной операции, она гораздо менее травматична и обладает еще рядом преимуществ:
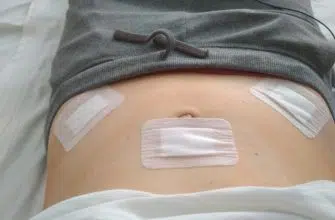
- вследствие того, что разрез не производится, а делаются четыре небольших прокола, ткани в области передней брюшной стенки меньше повреждаются;
- буквально через 3-4 часа после оперативного вмешательства, больному разрешается вставать и ходить (не особенно напрягаясь);
- боли гораздо меньше и стихают в течение первого дня;
- пациент быстро восстанавливается и реабилитируется;
- риска возникновения грыжи, (послеоперационной) практически, нет;
- больной покидает стационар уже через 2-4 дня;
- послеоперационные рубцы практически исчезают и становятся малозаметны.
Противопоказания
- на поздних сроках беременности операция не проводится;
- при циррозе печени вмешательство запрещено;
- онкология (в желчном пузыре);
- обширные воспалительные процессы в брюшной полости;
- ожирение крайней степени;
- серьезные заболевания сердечно-сосудистой системы в острой стадии;
- острый период инфаркта миокарда, сердечно – сосудистая система не выдержит нагрузок при оперативном вмешательстве;
- запрещено применение общего наркоза при инсульте, поэтому при нарушении острого мозгового кровообращения оперативное вмешательство неприменимо;
- если нарушена функция свертываемости крови.
Относительные противопоказания
- в случае, если есть воспалительный процесс в общим желчном протоке;
- при уплотнении и уменьшении размеров желчного пузыря;
- при воспалении в поджелудочной железе врач назначает дополнительные исследования решает возможность проведения лапароскопии;
- если менее, чем полгода назад было оперативное вмешательство в брюшную полость (верхнюю ее часть);
- при воспалении желчного пузыря (его стенки);
- при остром холецистите.
Быть на связи с врачом в период восстановления
После того, как прооперированный больной оказался дома, нужно первое время обращать особое внимание на свое состояние, так как любое оперативное вмешательство – это определенный стресс для организма.
При первых же вероятных симптомах обращаться ко врачу:
- Отечность ног.
- Неприятные болевые ощущения при мочеиспускании и кровь, обнаруженная в моче.
- Болевые ощущения и покраснение (отек).
- Выделения любого характера в области проколов.
- Длительное газообразование.
- Трудности с дыханием и болевые ощущения в груди.
- Обратить внимание на цвет мочи и стула, если моча темная, а стул слишком светлый – это может указывать на желтуху.
- Если возникшая боль не утихает при приеме анальгетиков.
- Высокая температура может говорить о возникшем инфицировании.
- Кровяные сгустки в стуле.
- Нарастающие болевые ощущения в животе.
Стоимость лапароскопии в Москве и Санкт-Петербурге
Операции по удалению желчного пузыря при помощи лапароскопии проводятся в ведущих клиниках города Москва и Санкт-Петербурга.
- Международный Центр Охраны здоровья в г. Москва проводит эту операцию уже не один год. Стоимость от 34 000 до 40 300 руб.;
- г. Москва, хирургический центр «Medicament», стоимость от 105 000 руб.
- НУЗ «Дорожная Клиническая больница им. Семашко» г. Москва от 25 000 до 28 000 руб.;
- Клиника «Семейный Доктор» г. Москва (от 48 000 до 55 000 руб.);
- Клиника «СЕМЕЙНАЯ» г. Москва от 50 000 руб.;
- г. Санкт – Петербург, клиника семейная «АндроМеда» стоимость проведения с наркозом от 35 000 руб.;
- г. Санкт – Петербург, клиника РАМИ от 64 000 руб.;
- г. Санкт – Петербург, клиника «СМТ» от 20 000 руб.
Современная медицина все больше избегает сильно травматичных оперативных вмешательств для пациентов, если есть эффективная альтернатива. В 95% при показаниях, которые требуют удаления желчного пузыря, применяется щадящий способ лапароскопии.
Ранее многие врачи с недоверием относились к этому методу, но впоследствии, было приведено масса доказательств в пользу его эффективности и безопасности.
Лапароскопия считается сегодня передовым методом в решении этого распространенного заболевания, так как полостное вмешательство приводило к огромному количеству осложнений, а эндоскопическая процедура решила многие проблемы в период восстановления.